●子宮頸がんとはどんな病気ですか。
子宮の出口の部分 (図を参照してください) にできるがんです。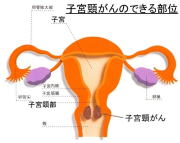
大きく分けると扁平上皮がん (約80%) と腺がん (約20%) に分かれます。ほとんど全ての扁平上皮がんと腺がんの90%はヒト・パピローマ・ウイルス (HPV) というウイルスが原因でがんになります。
HPVは性行為で感染しますが、感染しても大半は免疫の力で排除されてしまいます。残ったごく一部からがんが発生するのです。また、がんになるまでの途中経過が良く分かっているのが頸がんの特徴でもあります。前がん病変として、子宮頸部上皮内腫瘍 (軽度⇒中等度⇒高度⇒上皮内がん) というものがありますが、検査でどの段階でも発見することができます。
●子宮頸がん検診ではどのような検査が行われるのですか。
内診、膣鏡診 (膣を広げてがんのできる子宮膣部が見えるようにする方法です)、細胞診の検査が一般的に行われます。最近ではこれにHPVの検査を併用する方法もあります。細胞診は子宮膣部をブラシなどの採取器具でこすって細胞を採ってガラスに塗り、色を付けて顕微鏡で見る検査法です。顕微鏡レベルで細胞の異常を見つける検査ですから、胃がんや肺がんなどの他のがん検診で行われる検査法よりもはるかにミクロのレベルでの診断が可能です。
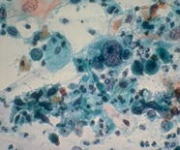 細胞診
細胞診
この写真ではがん細胞が発見されている
一方でHPVの検査は同様に採取した検体を機械で判定する検査です。細胞診がどの程度の病変があるかをみる検査であるのに対し、がんがあるかどうかではなく、がんの原因があるかどうかを調べる検査です。ですからHPV検査のみではどのような病変があるのかはわかりません。
●子宮頸がん検診は痛いですか。
膣鏡を入れたり内診をするので若干の不快感や痛みを覚える人もいますが、細胞診の採取については基本的に痛くないと考えられます。
●検査で異常が出た場合はどのような検査に進むのでしょうか。
細胞診での異常が出た場合、以上の程度によって対処法は異なります。
▼細胞診の結果が「意義不明な異型扁平上皮細胞 (ASC-US)」となった場合、対処法としてHPV検査が勧められます。ここで「異型」という言葉が出てきますが、「異型」が最も高度となったものが「がん」であると理解していただくとよいと思います。つまり、ASC-USはがんや前がん病変があるような異型度ではないが、わずかな異型が認められるという意味で、この中にはおよそ10%の中等度子宮頸部扁平上皮内腫瘍以上の病変が含まれるとされています。そこでHPVの検査を行って、HPV (-) であれば1年後の検査を受ければよいと判断しますが、結果がHPV (+) であれば病変のある可能性が増えるので、コルポスコピーという拡大鏡での検査と組織検査を行います。
▼細胞診の結果が軽度扁平上皮病変 (LSIL) 以上の場合にはコルポスコピー (拡大鏡) と組織検査が行われます。拡大鏡で病変のありそうな部位を確認して、そこから小さな組織片を切り取って組織の検査をします。細胞診同様に色を付けて顕微鏡で診断しますが、ばらばらの細胞を見る細胞診と違い、細胞の形の変化だけでなく構造の変化も見ることができるのが組織診の特徴です。ただ、細胞診は広い範囲の細胞を集めることができるのに対し、組織診は切り取った部位しか診断できない検査法です。そのため、拡大鏡で観察して最も病変部のありそうなところから組織を切り取るようにしています。コルポスコピーで異常と考えられる範囲によって、採取する組織片は1~4か所程度となります。採取後はどうしても出血しますので、タンポンで圧迫したり、ガーゼを入れて圧迫したりすることが必要です。頻度は少ないですが、出血量が多い場合には縫って止めることもあります。
 コルポスコープ
コルポスコープ
●細胞診とHPV検査の併用について教えてください。
前にも述べたように細胞診は細胞がどの程度変化しているのを見る検査であるのに対し、HPV検査は原因となるウイルスがいるかどうかを見る検査です。
それではなぜこのふたつの検査が併用されるのかをお話しします。細胞診の感度 (病変があるときにそれを正確に病変と診断できる確率のことです) が80~90%程度であるのに対し、HPV検査は100%に近い感度を持っています。ただし、HPV検査が陽性でも必ずがんや前がん病変があるわけではありません。そこでこのふたつの検査を併用することで、病変を見逃すことがなくなるようにすることと、病変がないのに異常となってしまう (過剰診断といいます) ことを減らすことができるようになるのです。
細胞診とHPV検査が共に陰性となった場合、がんが見逃されている可能性は99.9%ありませんし、その後3年以内にがんが発生する可能性はほとんどないということが言えます。
つまり、確実な診断と3年間の安心が得られる検査法なのです。
●HPV併用検診の新しいトレンドはありますか。
現在、HPV検査には数種類のキットがあります。その中にはHPVの中でもがんになる可能性が多い16型と18型が感染しているのかが併せてわかるものもあります。これよりももう少し多い種類のHPVの型を判定できるものや、HPVの遺伝子 (ゲノムといいます) が細胞の染色体に組み込まれているかどうかの判定ができる検査もあります。
ここで注目したいのがHPVの16型と18型です。子宮頸がんのおよそ70%がこのふたつの型のHPVから起こります。それだけでなく感染してからがんになるまでの期間も短いとされているのです。最近の研究では、細胞診に併用するHPV検査としてHPV16型・18型が判定できるものを用いて、たとえ細胞診が陰性であってもHPV16型・18型が陽性である場合には慎重に経過を見ていくというという方法が考えられています。
●性交 (セックス) の経験がなければ頸がん検診を受ける必要はありませんか。
HPV以外の原因で発生する頸がんが少しだけあります。しかし、そのようなタイプの頸がんは細胞診では見つけにくいことが多いのが事実です。水っぽいおりものや出血などの症状がある場合には検査を行うようにお勧めします。